Гипогликемия при сахарном диабете: какие признаки и почему она возникает?
Содержимое
- 1 Гипогликемия при сахарном диабете: какие признаки и почему она возникает?
- 1.1 Признаки и причины гипогликемии при сахарном диабете
- 1.2 Видео по теме:
- 1.3 Причины гипогликемии при сахарном диабете
- 1.4 Лекарственные препараты, способные вызвать гипогликемию
- 1.5 Гипогликемия у пациентов с сахарным диабетом: как определить?
- 1.6 Оказание первой помощи при гипогликемии у пациентов с сахарным диабетом
- 1.7 Что делать после оказания первой помощи при гипогликемии у пациентов с сахарным диабетом?
- 1.8 Лечение гипогликемии у пациентов с сахарным диабетом
- 1.9 Диетические рекомендации для предотвращения гипогликемии у пациентов с сахарным диабетом
- 1.10 Профилактические меры предотвращения гипогликемии при сахарном диабете
- 1.11 Когда стоит обратиться к врачу в случае гипогликемии у пациентов с сахарным диабетом?
Узнайте о признаках и причинах гипогликемии при сахарном диабете и как ее предотвратить. Важная информация для контроля вашего здоровья.
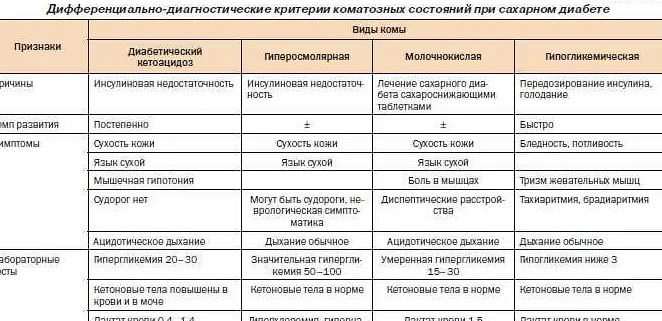
Гипогликемия при сахарном диабете – это опасное состояние, которое характеризуется снижением уровня глюкозы в крови ниже нормы. Когда уровень глюкозы снижается, организм не получает достаточно энергии, что может привести к серьезным последствиям, включая потерю сознания. Причины гипогликемии могут быть различными, но обычно это связано с неправильной дозировкой инсулина, неправильным питанием, физической активностью и изменением обычного расписания.
Признаки гипогликемии могут отличаться в зависимости от стадии заболевания, но наиболее распространенными симптомами являются головокружение, слабость, голод, потливость, судороги и дрожь. Если не принять меры по времени, гипогликемия может привести к потере сознания или даже к смерти. Поэтому важно уметь распознавать признаки гипогликемии и знать, как ее предотвратить.
Диабет – это хроническое заболевание, которое требует постоянного мониторинга и ухода. Понимание признаков и причин гипогликемии при сахарном диабете поможет пациентам эффективно контролировать уровень глюкозы в крови. Если вы страдаете от диабета, помните о возможной гипогликемии и обратитесь к вашему врачу, чтобы он помог вам разработать индивидуальный план лечения, учитывающий все факторы вашего здоровья и образа жизни.
Признаки и причины гипогликемии при сахарном диабете
Что такое гипогликемия?

Гипогликемия — это состояние, когда уровень глюкозы в крови слишком низкий. У больных сахарным диабетом это происходит, когда они принимают или вырабатывают слишком много инсулина. Организму не хватает глюкозы, которую он использует в качестве источника энергии.
Какие могут быть проявления гипогликемии?
Симптомы гипогликемии зависят от уровня сахара в крови и индивидуальных особенностей пациента. Некоторые часто встречающиеся признаки включают:
- Голод. Пациент может ощущать сильный голод, даже если только что ел.
- Тревога. Возможно, пациент почувствует страх, беспокойство, депрессию или раздражительность.
- Недомогание. Могут возникнуть слабость, усталость, головокружение или ощущение дезориентированности.
- Повышенное потоотделение. Пациент может испытывать потливость или ощущение жара.
- Снижение сознания. В тяжелых случаях гипогликемии пациент может потерять сознание.
Какие причины гипогликемии у пациентов с сахарным диабетом?
Существует ряд причин, почему уровень сахара в крови пациента может снижаться до опасно низкого уровня:
- Переедание. Когда пациент ест слишком много или увеличивает количество углеводов в своей диете, это может привести к повышенному уровню сахара в крови и последующему снижению.
- Пропуск еды или употребление меньших порций. Когда пациент забывает есть или уменьшает количество углеводов в своей диете, уровень сахара может снизиться.
- Увеличение физической активности. Умеренная физическая активность может помочь пациенту контролировать уровень сахара в крови, но слишком интенсивная активность может привести к гипогликемии.
- Недостаток инсулина. Когда пациент пропускает инъекцию инсулина или принимает слишком малое количество, уровень сахара может снизиться.
Сводка:Проявления гипогликемииПричины гипогликемии
| Голод, тревога, недомогание, повышенное потоотделение, снижение сознания. | Переедание, пропуск еды или употребление меньших порций, увеличение физической активности, недостаток инсулина. |
Видео по теме:
Причины гипогликемии при сахарном диабете

Недостаточное количество углеводов
Гипогликемия может произойти, если пациент с сахарным диабетом не съедает достаточно углеводов или если глюкагон не может повысить уровень глюкозы в крови.
Избыток инсулина
Если пациент сахарным диабетом получает избыток инсулина по сравнению с количеством углеводов, которые он потребляет, это может привести к гипогликемии.
Физическая активность

Физическая активность может привести к уменьшению уровня глюкозы в крови, особенно если пациент не увеличивает количество потребляемых углеводов или не уменьшает дозу инсулина.
Алкоголь
Потребление алкоголя может уменьшить уровень глюкозы в крови и привести к гипогликемии.
Стресс
Стресс может высвобождать гормоны, которые могут увеличить уровень инсулина и привести к гипогликемии.
Примеры симптомов гипогликемии
| Голод | Тревожность | Быстрый пульс |
| Потливость | Головокружение | Резкие изменения настроения |
| Раздражительность | Тремор | Нарушения зрения |
Лекарственные препараты, способные вызвать гипогликемию
При лечении сахарного диабета используется множество лекарственных препаратов, некоторые из которых могут привести к гипогликемии. Одним из таких препаратов являются инсулины, которые снижают уровень глюкозы в крови. Если дозировка инсулина неправильна или пациент не правильно следит за своим питанием, это может привести к гипогликемическому состоянию.
Кроме инсулина, к группе лекарственных препаратов, которые могут вызвать гипогликемию, относятся сульфанилмочевины. Они увеличивают выработку инсулина в организме и могут привести к снижению уровня глюкозы в крови. Как правило, перед приемом таких препаратов, врач назначает их минимальную дозу и постепенно увеличивает ее контролируя показания монитора глюкозы в крови.
Среди других лекарственных препаратов, способных вызвать гипогликемию, можно выделить бета-адреноблокаторы, которые за счет снижения сердечного ритма и уменьшения продукции глюкагона могут вызвать снижение уровня глюкозы в крови. Эти препараты часто применяются при лечении сердечно-сосудистых заболеваний.
Несмотря на то, что лекарственные препараты, способные вызвать гипогликемию, играют важную роль в лечении сахарного диабета, необходимо помнить об их побочных эффектах и соблюдать правила приема препаратов, рекомендованных врачом. Регулярный мониторинг уровня глюкозы в крови поможет предотвратить развитие гипогликемического состояния и своевременно скорректировать дозировку лекарственных препаратов.
Гипогликемия у пациентов с сахарным диабетом: как определить?
Гипогликемия — это возможное осложнение сахарного диабета, которое связано с снижением уровня глюкозы в крови ниже нормальных значений. Пациенты с сахарным диабетом должны быть внимательны к симптомам гипогликемии, чтобы избежать ее осложнений.
Первые признаки гипогликемии могут проявляться различными симптомами: начиная от тревоги и пота, до сердцебиения и судорог. Пациенты должны обращать внимание на свой организм и регулировать дозы инсулина или других препаратов, если почувствуют первые признаки низкого уровня глюкозы в крови.
Помимо симптомов, существует несколько способов определить уровень глюкозы в крови, чтобы диагностировать гипогликемию. Пациенты могут использовать глюкометры для контроля уровня глюкозы в крови и регулирования инсулина в своих организмах. Если уровень глюкозы в крови снижается до низких значений, пациенты должны следить за состоянием своего здоровья, чтобы избежать осложнений гипогликемии.
- Важно принимать следующие меры для избежания гипогликемии:
- Тщательно следить за дозировкой инсулина, используемого в терапии сахарного диабета;
- Планировать регулярное питание, учитывая количество и качество углеводов;
- Избегать физических нагрузок после приема препаратов, которые повышают выделение инсулина.
Гипогликемия может быть очень опасной для пациентов с сахарным диабетом, поэтому важно наблюдать за симптомами и принимать меры предосторожности, чтобы избежать ее. Если Вы обнаружите признаки гипогликемии, необходимо сделать паузу и нормализовать уровень гликемии в крови.
Оказание первой помощи при гипогликемии у пациентов с сахарным диабетом
Гипогликемия при сахарном диабете — это низкий уровень сахара в крови, который может привести к опасным последствиям для здоровья. Если пациент находится в состоянии гипогликемии, первая помощь должна быть оказана незамедлительно.
Для начала, необходимо измерить уровень сахара в крови при помощи глюкометра. Если уровень сахара ниже 3,9 ммоль/л, пациенту нужно срочно увеличить уровень глюкозы в крови.
При невозможности измерить уровень сахара, можно подать быстросвариваюшие продукты, например, сладкое фруктовое желе, газированный напиток, шоколад, но не меньше 15 граммов углеводов.
Если пациент не может глотать, в присутствии медицинского персонала, необходимо немедленно провести инъекцию глюкагона для увеличения уровня глюкозы в крови. При этом, обязательно необходимо вызвать скорую помощь.
- Признаки гипогликемии:
- слабость и усталость;
- тошнота и головокружение;
- сильная голодность;
- потливость и дрожь в теле;
- замедленность мышления и речи;
Таким образом, важно знать, что при первых признаках гипогликемии у пациента с сахарным диабетом, важно незамедлительно оказать первую помощь для предотвращения опасных последствий для здоровья.
Что делать после оказания первой помощи при гипогликемии у пациентов с сахарным диабетом?
После оказания первой помощи при гипогликемии у пациентов с сахарным диабетом необходимо принять меры для предотвращения повторных случаев гипогликемии и связанных с ней осложнений.
Важно проверить уровень глюкозы в крови и внести корректировки в лечение по рекомендации врача. При частых случаях гипогликемии необходимо пересмотреть дозировку инсулина и диету.
Также необходимо связаться с врачом для консультации и рекомендаций по профилактике и лечению гипогликемии.
Важно помнить, что гипогликемия может привести к серьезным осложнениям, поэтому необходимо проявлять внимательность и предупредительность в отношении своего здоровья.
Лечение гипогликемии у пациентов с сахарным диабетом
Медицинские препараты

В случае гипогликемии у пациентов с сахарным диабетом, используются специальные медицинские препараты, которые направлены на повышение уровня глюкозы в крови. К таким препаратам относятся:
- Глюкагон: препарат, который может способствовать увеличению уровня глюкозы в крови за короткий период времени;
- Декстроза: подают внутрь в виде раствора, быстро повышает уровень сахара в крови;
- Глюкоза в таблетках: при активном принятии таких таблеток, возможно быстрое повышение уровня глюкозы в крови;
- Инсулин: препарат, который используется в небольших дозах при гипогликемии для мягкого повышения уровня сахара в крови. Использование больших доз инсулина может привести к обратному эффекту — снижению уровня сахара в крови.
Причины гипогликемии и необходимость лечения
Гипогликемия может возникнуть у пациентов с сахарным диабетом в результате чрезмерной физической активности, неправильного питания или повышенного уровня инсулина в крови. Лечение гипогликемии крайне важно, так как это состояние может вызвать серьезные нарушения в работе сердца и нервной системы.
Диетические рекомендации для предотвращения гипогликемии у пациентов с сахарным диабетом
Сахарный диабет — хроническое заболевание, которое требует постоянного контроля уровня сахара в крови. Один из способов контроля – диета с низким содержанием углеводов, но это может привести к гипогликемии. Какие рекомендации могут помочь предотвратить гипогликемию у пациентов с сахарным диабетом?
- Увеличить количество белка и жира в рационе. Это позволит уменьшить колебания уровня сахара в крови и уменьшить риск гипогликемии.
- Есть менее часто, но в больших порциях. Плотные приемы пищи позволяют уменьшить колебания уровня сахара в крови и уберечь пациента от гипогликемии.
- Есть продукты с низким гликемическим индексом, такие как бобовые, овощи и цельнозерновые хлеба. Они увеличивают уровень сахара в крови медленнее, что позволяет уменьшить колебания и риск гипогликемии.
- Следить за приемом инсулина и принимать его только по назначению врача.
- Избегать алкоголя, который может вызывать гипогликемию, особенно на голодный желудок.
Пациенты с сахарным диабетом должны получать индивидуальные диетические рекомендации от врача, чтобы предотвратить гипогликемию и управлять своим состоянием. Следование этим рекомендациям позволяет пациентам с сахарным диабетом контролировать свою болезнь и жить полной жизнью.
Профилактические меры предотвращения гипогликемии при сахарном диабете
1. Регулярный прием еды
Перерывы в приеме пищи могут привести к снижению уровня глюкозы в крови. Пациентам с сахарным диабетом рекомендуется придерживаться регулярной диеты с частыми приемами пищи. Они могут попробовать разработать график еды, чтобы помнить, когда следует питаться.
2. Контроль уровня глюкозы в крови
У пациентов с сахарным диабетом должны быть инструменты для контроля уровня глюкозы в крови, такие как глюкометр. Часто проверять уровень глюкозы в крови может помочь предотвратить гипогликемию. Также необходимо мониторировать изменения уровня глюкозы при физических нагрузках и стрессе.
3. Соблюдение правильного режима дня
Накопление усталости может привести к ухудшению контроля уровня глюкозы в крови, так что важно иметь достаточно сна и регулярно заниматься физической активностью. Пациенты с сахарным диабетом должны соблюдать режим дня и ограничить употребление алкоголя.
4. Контроль за дозировкой лекарственных препаратов
Пациенты с сахарным диабетом могут быть прописаны лекарственные препараты для снижения уровня глюкозы в крови. Важно строго следовать инструкции по применению и дозировке, чтобы избежать возможной гипогликемии. Если потребуется изменить дозировку, пациенты должны обратиться к своему врачу.
- Выводы:
В целом, соблюдение регулярной диеты, контроль уровня глюкозы в крови, правильный режим дня и контроль за дозировкой лекарственных препаратов могут помочь предотвратить гипогликемию у пациентов с сахарным диабетом. Однако каждый пациент уникален, и следует консультироваться со своим врачом, чтобы узнать наиболее эффективные способы предотвращения гипогликемии в их конкретном случае.
Когда стоит обратиться к врачу в случае гипогликемии у пациентов с сахарным диабетом?
Гипогликемия является серьезным осложнением сахарного диабета, которое может привести к опасным последствиям, в том числе до гипогликемической комы и даже смерти. Признаками гипогликемии у пациентов с сахарным диабетом могут быть головокружение, потливость, повышенная утомляемость, раздражительность, голод, заторможенность, расстройство речи или координирования движений.
В случае возникновения этих симптомов необходимо сразу же принять меры для повышения уровня глюкозы в крови путем потребления сладкого, фруктового сока или колы. Если симптомы не проходят в течение нескольких минут, стоит сообщить об этом близким людям и немедленно обратиться за медицинской помощью.
Врач может назначить индивидуальную стратегию лечения гипогликемии. В некоторых случаях, для избежания повторных случаев гипогликемии, пациентам с сахарным диабетом могут назначить режим гормональной терапии, соответствующий их индивидуальным потребностям, а также советуют использовать носимые глюкометры для контроля уровня глюкозы в крови на регулярной основе.
В целом, пациенты с сахарным диабетом должны знать о симптомах гипогликемии и уметь быстро и правильно реагировать на них. Но помните, что гипогликемия может привести к опасным последствиям. Если вы не уверены в том, как справиться с гипогликемией, обязательно обратитесь к врачу.



















